
Knochendichtemessung München: Die besten Methoden bekommen Sie im Osteoporosezentrum München: periphäre Computerthomographie des Knochens – virtuelle Knochenbiopsie.
- 1 Ihre Vorteile im Osteoporosezentrum München
- 2 Alle Informationen zur Knochendichtemessung
- 3 Video: Knochendichtemessung mit DXA-Scan (Flächendichte)
- 4 Was ist eigentlich die Knochendichte?
- 5 Methoden der Knochendichtemessung
- 6 Mit Weltraumtechnik der Osteoporose auf der Spur
- 7 Wie hoch soll die Knochendichte sein?
- 8 Mikrokallusbildungen
- 9 Knochendichte & Struktur
Ihre Vorteile im Osteoporosezentrum München
Das hochmoderne Osteoporosezentrum in München ist spezialisiert auf die Diagnose und Prävention von Osteoporose. Unter der Leitung von Professor Dr. Daichendt bekommen Sie hier die bestmögliche Betreuung, um Ihre Knochengesundheit zu schützen und zu verbessern.
Ihre Knochengesundheit ist uns eine Herzensangelegenheit, und wir freuen uns darauf, Sie auf Ihrem Weg zu starken und gesunden Knochen zu begleiten.
Unsere Leistungen umfassen:
- Individuelle Beratung: Professor Dr. Daichendt und sein Team bieten maßgeschneiderte Ratschläge zur Verbesserung Ihrer Knochengesundheit.
- Knochendichtemessung: Präzise Messungen zur Bestimmung Ihrer Knochendichte, um Osteoporose frühzeitig zu erkennen.
- Präventive Maßnahmen: Wir entwickeln gemeinsam mit Ihnen einen umfassenden Präventionsplan, um das Risiko von Osteoporose zu minimieren.
- Behandlungsoptionen: Falls notwendig, bieten wir Ihnen die neuesten Behandlungsoptionen, um Ihre Knochengesundheit zu erhalten.
Vereinbaren Sie noch heute einen Termin
Ihre Knochengesundheit liegt uns am Herzen, und wir möchten Sie dabei unterstützen, Ihre Knochen stark und gesund zu halten. Vereinbaren Sie noch heute einen Termin im Osteoporosezentrum München, um Ihre Knochendichte zu messen und maßgeschneiderte Präventionsmaßnahmen zu besprechen.
Osteoporose-Sprechstunde
Die frühzeitige Identifikation und Behandlung von Osteoporose kann entscheidend dazu beitragen, Ihre Knochengesundheit zu schützen und mögliche Komplikationen zu verhindern.
Die Identifikation von Risikofaktoren erfolgt durch eine umfassende Anamnese und gegebenenfalls spezielle Tests.

Alle Informationen zur Knochendichtemessung
Die Knochendichtemessung ist trotz der Tatsache, dass gesetzliche Krankenkassen die Kosten nur noch in Ausnahmefällen übernehmen, unverzichtbarer Bestandteil jeglicher moderner Osteoporosediagnostik. Sie ist dabei allerdings nur als ein Baustein in einem größeren Puzzle und als solcher nur im Zusammenhang mit der jeweiligen persönlichen Krankengeschichte, vorhandenen Beschwerden und Risikofaktoren zu sehen.
Da mittlerweile viele verschiedene Verfahren existieren, die unterschiedliche Dinge messen, kommt der Erfahrung und dem „Know-how“ des Untersuchers eine entscheidende Rolle zu. Auch die Qualität einer Klaviermusik hängt ja in erster Linie von der Virtuosität des Pianisten ab. Eine Knochendichtemessung liefert immer nur Messwerte. Messwerte aber können nicht nur falsche Informationen liefern, sondern auch falsch gelesen werden (so wie auch die Noten eines Musikstücks) – es kommt also auf die richtige Interpretation an. Heute existieren eine ganze Reihe von unterschiedlichen Verfahren, die jedoch verschiedenartige Aspekte des Knochens und keineswegs immer tatsächlich die Knochendichte erfassen.
Deshalb ist auch die Aussagekraft dieser unterschiedlichen Methoden nicht die gleiche bzw. sind auch die Ergebnisse mit verschiedenen Messmethoden überhaupt nicht vergleichbar. Grundsätzlich gilt, dass ein Vergleich zur Beurteilung des Verlaufes (Knochenmasseverlust oder Zunahme der Knochendichte unter Behandlung) nur mit der gleichen Methode am identischen Gerät und beim selben Untersucher möglich ist, wobei einige Messmethoden überhaupt keinen sinnvollen Vergleich zulassen!
Daher sollten Sie sich vor einer Knochendichtemessung immer genau erkundigen, welche Methode verwendet wird, was die Aussagekraft der Methode ist und ob der Untersucher auch über die entsprechende Erfahrung verfügt – zumal Sie die Kosten, wenn Sie nicht privat krankenversichert sind, in der Regel selbst übernehmen müssen.
Video: Knochendichtemessung mit DXA-Scan (Flächendichte)
Was ist eigentlich die Knochendichte?
Dichte ist ein physikalischer Begriff und gibt an, wieviel Masse eines beliebigen Materials oder Gegenstandes in einem bestimmten Messvolumen vorhanden ist. Die Einheit der Dichte ist Masse pro Volumen – M/V -, z.B. hat Wasser die Dichte 1 Kilogramm pro Liter, d.h. in ein Gefäß mit dem Rauminhalt 1 Liter passt exakt 1 kg Wasser. Blei ist viel dichter als Wasser, daher hat 1 kg Blei einen wesentlich geringeren Raumbedarf als z.B. 1 kg Federn mit sehr viel niedrigerer Dichte und entsprechend einem viel größeren Raumbedarf. Die Dichte des Knochens liegt irgendwo zwischen der von Wasser und Blei. Mit Hilfe der Knochendichtemessung soll nun ganz analog die Menge der insgesamt vorhandenen Knochensubstanz in einem bestimmten Volumen abgeschätzt werden, wobei natürlich immer nur ein oder zwei der insgesamt über 200 Knochen des Skelettes stellvertretend untersucht werden können. Je höher die Dichte ist um so stabiler sollte der Knochen sein – so weit zumindest die Theorie.
Auf die Knochenstruktur kommt es an!
Das ist aber nur die halbe Wahrheit. Wasser hat als Flüssigkeit keine feste Struktur und ist daher immer homogen, d.h., wenn wir die Dichte von Wasser messen wollen, spielt es gar keine Rolle, an welcher Stelle in einem Gefäß oder z.B. wo in einem See wir das tun. Knochen hat hingegen eine höchst komplexe dreidimensionale Struktur, in der sich Knochenbälkchen mit leeren Zwischenräumen abwechseln (siehe Abb.). Für die gemessene Dichte spielt es aber überhaupt keine Rolle, ob in einem bestimmten Messvolumen nur wenige unregelmäßig angeordnete dicke Knochenbälkchen mit großen Lücken dazwischen oder aber viele regelmäßig angeordnete zarte Knochenbälkchen mit kleinen Lücken dazwischen vorhanden sind, denn die Dichte erfasst definitionsgemäß eben nur die Gesamtmenge an Material in diesem Volumen. Für die Stabilität des Knochens ist dieser Umstand jedoch von außerordentlicher Bedeutung, ebenso wie für die Qualität eines Autos ja auch nicht das Gewicht, sondern seine Fahreigenschaften, Verarbeitung, Motorleistung, Sicherheit etc. ausschlaggebend sind. Deshalb wird die Osteoporose auch definiert als eine Erkrankung, die mit einer geringen Knochenmasse und einer Zerstörung der Knochenstruktur einhergeht. Neue Forschungsergebnisse bestätigen mehr und mehr unsere langjährige Erfahrung, wonach vor allem diese aus dem Knochenabbau resultierende Zerstörung der Knochenstrukturen für die erhöhte Knochenbrüchigkeit bei der Osteoporose verantwortlich ist.
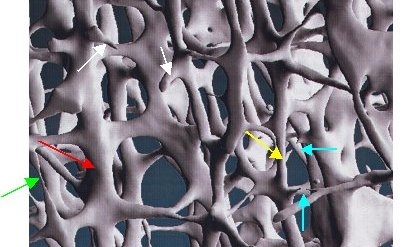
Bild: 3-dimensionale Bälkchenstruktur des Knochens. Hierauf ist sehr schön zu erkennen, wie die ursprünglich sehr dicken Bälkchen (roter Pfeil) immer dünner (gelber Pfeil) und schließlich ganz dünn (grüner Pfeil) werden, bis sie letztlich durchbrechen (türkise Pfeile) und am Ende bis auf kleine Reststümpfe verschwunden sind (weiße Pfeile). Foto: Scanco Medical AG, Zürich, Schweiz.
Die Knochedichtemessung erfasst keine Strukturen

Den Knochen nur auf Basis seiner Dichte bewerten zu wollen, kommt dem Versuch gleich, die komplexe Architektur des Eiffelturms nur aufgrund seines Gewichtes statt anhand seiner filigranen Architektur zu beurteilen. Gerade der Vergleich mit dem Eiffelturm zeigt höchst anschaulich die Bedeutung dieser hochkomplizierten 3-dimensionalen Anordnung der Verstrebungen oder der Struktur, welche diese Konstruktion auszeichnet. Es ist leicht nachvollziehbar, dass das Durchrosten bereits einiger weniger tragender Balken rasch zum Einsturz des ganzen Bauwerkes führen könnte, auch wenn diese fehlenden Verstrebungen nur einen unbedeutenden Teil des Gesamtgewichts bilden. Das gleiche gilt übertragen auch für den Knochen, wo die Messung der insgesamt vorhandenen Menge an Knochensubstanz mit Hilfe der Knochendichtemessung eben auch nur einen Teilaspekt, nämlich die Masse (vergleichbar dem Gewicht des Eiffelturms) und nicht die eigentliche Konstruktion erfasst. Daher haben wir uns bereits sehr frühzeitig für ein Messverfahren entschieden, welches neben der exakten Messung der Knochendichten auch die Beurteilung der Feinstruktur des Knochens ermöglicht.
Welches ist die beste Knochendichtemessung?
Immer wieder wird die Frage gestellt: welches ist die beste Knochendichtemessung? Doch diese Frage ist so nicht zu beantworten, denn erstens kommt es darauf an, was tatsächlich gemessen wird – und hier gibt es deutliche Unterschiede bei den existierenden Methoden. Zweitens ist entscheidend, warum eine Messung durchgeführt werden soll – handelt es sich nur um ein grobes Screening (Früherkennung) oder besteht z.B. schon ein begründeter Verdacht auf eine Osteoporose bzw. dient die Messung gar der Festlegung der Behandlung. Wenn Sie z.B. die Sahara durchqueren wollen, werden Sie ein anderes Auto wählen, als wenn Sie im Urlaub nur eine kurze Spritztour am Strand planen oder anlässlich eines Umzuges Ihr gesamtes Mobiliar in die neue Wohnung transportieren wollen. Und drittens ist natürlich die Erfahrung des Untersuchers entscheidend. Um auf das Beispiel des Musikers zurückzukommen: ein guter Musiker wird auch einem minderwertigen Instrument schöne Töne entlocken, während ein schlechter Musiker selbst mit dem besten Instrument nichts weiter als Ohrenschmerzen verursachen wird. Entscheidend ist das „know how“ und die persönliche Erfahrung bzw. seine Kompetenz.
Methoden der Knochendichtemessung
Uns stehen heute im Prinzip 3 unterschiedliche Verfahren zur Verfügung, wobei von jedem dieser 3 Verfahren wiederum verschiedene Varianten existieren:
US – Ultraschall (Osteosonographie)
DXA – Dual X-Ray-Absorptiometrie
QCT – Computertomographie an der Lendenwirbelsäule
pQCT – periphere Computertomographie am Unterarm (Radius)
HRpQCT – hochauflösende, bildgebende, periphere Computertomographie am Unterarm (Radius) und am Unterschenkel (Tibia)
Da jedes Verfahren ganz unterschiedliche Eigenschaften des Knochens erfasst, ist auch die Aussagekraft jeder Methode eine andere. Im folgenden sollen die Vor- und Nachteile der einzelnen Methoden diskutiert werden. Dabei handelt es sich nicht um eine Wertung, da die Frage nach der „besten Methode“ wie gesagt auch von der jeweiligen Fragestellung abhängig ist.
Generell ist zu sagen, dass die Messung einer echten (physikalisch sinnvollen) Knochendichte in mg/cm3 nur mit den computertomographischen Methoden möglich ist. Die DXA-Methode misst eine (physikalisch nicht sinnvolle) Flächendichte in g/cm2. Mit den Ultraschallmethoden ist prinzipiell eine Messung der Knochendichte nicht möglich! Die Ultraschallmethoden lassen nur die Messung einer Schallgeschwindigkeit zu, mit der ein statistisches Knochenbruchrisiko erfasst werden kann.
Nur die – auch von uns verwendete – hochauflösende, bildgebende, periphere Computertomographie ermöglicht neben der exakten Messung der Knochendichten in mg/cm3 auch erstmals die bildliche Darstellung der Knochenfeinstruktur.
Mit Ultraschall kann man keine Knochendichte messen
In den letzten Jahren wurden zunehmend sogenannte „Knochendichtemessungen“ mit Ultraschall angeboten. Ich sage bewusst ’sogenannt‘, weil mit Ultraschallgeräten eine Messung der Knochendichte prinzipiell nicht möglich ist.
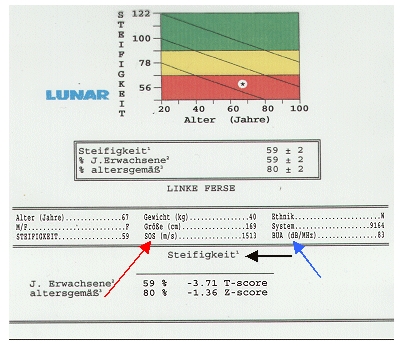
Gemessen wird nämlich nur die Geschwindigkeit des Ultraschalls auf dem Weg durch z.B. Finger, Fersen- oder Schienbein, die SOS (speed of sound, roter Pfeil) in Metern pro Sekunde. Wenn Sie bereits einmal eine solche Messung an sich durchführen haben lassen, haben Sie auf dem Ausdruck eine bunte Farbdarstellung ähnlich einer Verkehrsampel (grün, gelb rot) sowie eine Angabe in Prozent gesehen, die oft automatisch – jedoch völlig zu Unrecht – mit einer Knochendichte gleichgesetzt wird.
Ein kompliziertes mathematisches Konstrukt mit einer weiteren Messgröße (BUA, Broadband Ultrasound Attenuation, blauer Pfeil) gibt dann eine sog. Steifigkeit (stiffness, schwarzer Pfeil) an. Diese hat aber mit Knochendichte nichts zu tun. Aus zahlreichen Studien wissen wir allerdings, dass diese Steifigkeit statistisch sehr gut mit der Häufigkeit von Knochenbrüchen übereinstimmt. Das ist für die Osteoporose zwar wichtig, die Diagnose einer Osteoporose ist mittels Ultraschall aber bisher prinzipiell nicht möglich, gleich welche Definition der Osteoporose zugrunde gelegt wird. Sollte eine Ultraschallmessung also schlecht ausfallen, wäre genau genommen eine zusätzliche Messung der Knochendichte erforderlich. Dann aber könnte man ja auch gleich die Knochendichte messen lassen, zumindest um Kosten zu sparen!
Ultraschall erfasst ein Bruchrisiko
Ultraschall wird häufig in der Technik zu Materialprüfungen eingesetzt, z.B. um feine Haarrisse in Ölpipelines aufzuspüren. Entsprechend wird beim Knochen eine Art Knochenqualität geprüft. Die Geschwindigkeit des Ultraschalls wird aber von vielen Faktoren beeinflusst: u.a. von der Knochendichte, von der Struktur des Knochens, von den Weichteilverhältnissen (Muskelmantel, Bindegewebe etc.). Mit Ultraschall kann bisher nur ein statistisches Bruchrisiko bestimmt werden. Ultraschall gibt keine Auskunft über die Knochendichte und es ist damit weder das Ausmaß eines Knochenmasseverlustes noch der Verlauf unter einer Behandlung (Knochendichtezunahme?) zu beurteilen. Eigentlich weiß man bis heute nicht genau, welche Eigenschaft oder Qualität des Knochens mit Ultraschall tatsächlich erfasst wird. Dies sollte man sich vergegenwärtigen, wenn man zu einer solchen Messung aufgefordert wird. Da Ultraschall aber keinerlei Strahlenbelastung aufweist und die Methode überdies billig ist, dürfte sie sicher interessant für die Zukunft sein, z.B. im Sinne eines Screenings (routinemäßige Früherkennung eines erhöhten Osteoporoserisikos). Derzeit – und darin sind sich die meisten Experten einig – ist der routinemäßige Einsatz der Ultraschallmethoden in der täglichen Praxis zur Diagnosestellung an Patientinnen/Patienten noch nicht ausreichend abgesichert!
DXA – der Goldstandard?
Die DXA-Methode (Dual-X-Ray-Absorptiometrie) gilt seit Jahren als die Methode schlechthin – daher die Bezeichnung „Goldstandard“. Messorte sind hier die Wirbelsäule und der Schenkelhals, also die Knochen, an denen auch die gefährlichsten Brüche bei der Osteoporose auftreten. Allerdings wird damit keine echte Dichte, sondern nur eine sog. „Flächendichte“ in Gramm pro Quadratzentimeter gemessen. Dichte hat aber die Einheit Gramm pro Kubikzentimeter, also Masse pro Volumen. Physikalisch macht eine gemessene Flächendichte keinen rechten Sinn, da eine Fläche per Definition keine Masse besitzt, ebensowenig wie ein Punkt oder eine Gerade. Letztlich wird damit der Anteil verschluckter (oder absorbierter) Röntgenstrahlung gemittelt über eine bestimmte Fläche auf dem Weg durch den Körper gemessen und dieser Wert wird dann auf einen Mineralgehalt pro Fläche umgerechnet. Vor allem bei sehr schlanken Personen werden deshalb häufig zu niedrige Knochendichten bestimmt, was bei diesen aber oft durch die Konstitution und nicht durch einen vorangegangenen Knochenabbau bedingt ist.
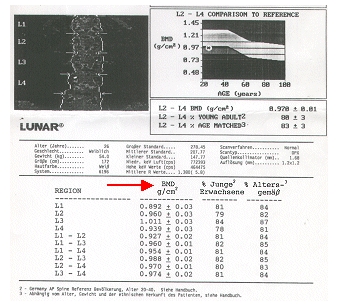
Schlanke Personen haben ja in der Regel auch dünnere Knochen und die dritte Dimension wird mit dieser Methode nicht erfasst (2-dimensionale Methode). Natürlich verfügt eine große und sehr schlanke Person auch über ein höheres Knochenbruchrisiko als eine kleinere, dickere Person. Dies hat aber zunächst noch nichts mit der Beschaffenheit des Knochens zu tun, sondern ist einfach eine Folge der Konstitution – ebenso wie ein dünner, langer Ast leichter bricht als ein kurzer dicker Ast! Die DXA-Methode kann des weiteren auch nicht zwischen den beiden Knochenbausteinen Spongiosa und Kompakta (Bälkchenknochen und kortikaler Knochen) unterscheiden (siehe unten) und außerdem ist keine Beurteilung der Knochenstruktur möglich! Ob das die Bezeichnung „Goldstandard“ heute noch rechtfertigt? Vor hundert Jahren galt z.B. auch die Pferdekutsche noch als „Goldstandard“, wenn jemand eine Reise tun wollte. Heute hat die Pferdekutsche als Transportmittel weitgehend ausgedient, es sei denn aus eher romantischen Gründen bei Hochzeiten oder als Touristenattraktion wie z.B. in Neuschwanstein. Auf der Abbildung einer solchen DXA-Messung an der Wirbelsäule (LWS) können Sie das Messergebnis in g/cm2 erkennen (Pfeil). BMD = Bone Mineral Densitiy (Knochenmineraldichte).
Knochen ist nicht gleich Knochen
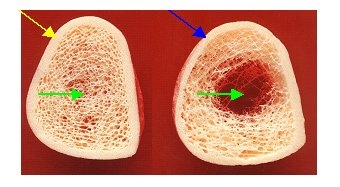
Knochen besteht generell aus zwei völlig unterschiedlichen Bausteinen: einem komplexen 3-dimensionalen Netzwerk aus Knochenbälkchen (vergleichbar etwa dem Eiffelturm), dem sog. trabekulären Knochen und aus einem diesen umhüllenden kompakten Knochen (der wie eine Art Panzer das komplexe Innere umgibt oder schützt), dem sog. kortikalen Knochen. Das folgende Bild kennen Sie bereits. Hier sieht man anschaulich diese beiden Knochenbausteine, das hochkomplexe 3-dimensionale Bälkchennetzwerk innen (grüne Pfeile) und außen den umhüllenden kompakten Knochen (gelber und blauer Pfeil). In diesem Zusammenhang kommt es jetzt allerdings weniger auf die vorher angesprochene Zerstörung der Bälkchenstruktur an, sondern vielmehr auf die völlig andersartige Struktur der beiden Knochenbausteine, die darüber hinaus auch ein völlig unterschiedliches Stoffwechselverhalten und eine ganz unterschiedliche Dichte aufweisen. Die Dichte des kompakten Knochens ist wesentlich höher (um den Faktor 10), als die Dichte des voluminösen Bälkchenknochens, dafür weist der kompakte Knochen einen viel langsameren Umbau auf als der viel aktivere Bälkchenknochen. Der krankhaft erhöhte Knochenabbau bei der Osteoporose betrifft daher zunächst fast immer den Bälkchenknochen und in der Regel sehr viel später den kompakten Knochen, der erst bei der fortgeschrittenen Osteoporose (Bild rechts, blauer Pfeil) zunehmend dünner wird (gelber Pfeil links: zum Vergleich normal dicker kompakter Knochen).
Öl ist nicht Benzin
Da die DXA-Messung (als „Goldstandard“) nicht zwischen diesen beiden Bausteinen unterscheiden kann, ist bei einer gemessenen niedrigen Gesamtknochendichte damit auch nicht zu entscheiden, ob eine niedrige Knochendichte durch einen vorangegangenen Knochenabbau oder durch einen bereits ursprünglich geringeren Aufbau und hier insbesondere eines geringeren Aufbaus von kompaktem Knochen bedingt ist. Dieser trägt ja wegen der viel dichteren Struktur einen wesentlich höheren Anteil zur Gesamtdichte bei. Gerade große, schlanke Personen weisen aufgrund des dünneren kompakten Knochens (größeres Längenwachstums auf Kosten des Dickenwachstums) oft eine geringere Gesamtknochendichte auf, wie die Bilder unten (aufgenommen mit unserer speziellen, bildgebenden Computertomographie) am jeweils kompakten Knochen des Unterarms (Speiche) sehr schön erkennen lassen.
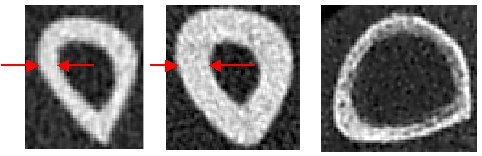
Links sehen Sie den Knochen einer 1,82 Meter großen und schlanken Frau mit relativ dünnem kompakten Knochen, in der Mitte sehen Sie den gleichen Knochen bei einer nur 1,61 Meter großen Frau, der wesentlich dicker ist. Wird nur eine Gesamtknochendichte gemessen, fällt diese u.U. bei der großen Frau (links) aufgrund des dünneren kompakten Knochens deutlich zu niedrig aus. Mit der DXA-Methode wurde hier auch tatsächlich eine beginnende Osteoporose festgestellt. Dies traf aber nicht zu, da noch keinerlei Abbauprozesse erkennbar waren und der trabekuläre Knochen sowohl eine noch normale Knochendichte als auch eine normale Struktur aufwies. Der eher dünne kompakte Knochen war für die große Patientin (Bild oben links) daher normal, ganz im Gegensatz zu dem Beispiel einer anderen Patientin (Bild rechts, gelbe Pfeile), bei welcher der kompakte Knochen nach schon erheblichen, vorangegangenen Abbauprozessen offensichtlich nicht nur deutlich verschmälert, sondern darüber hinaus auch sichtbar „durchlöchert“ wirkt. Dies ist natürlich nicht mehr normal. Es ist also einmal wichtig, die Dichte der beiden Knochenbausteine getrennt zu bestimmen (wenn Sie bei Ihrem Auto einen normalen Ölstand messen, heißt das ja nicht, dass notwendigerweise auch der Benzintank voll sein muß) und weiter ist es wichtig, den Knochen tatsächlich zu sehen, da es einen großen Unterschied macht, ob – wie in diesen Beispielen – der kompakte Knochen aufgrund beispielsweise der Konstitution schon immer relativ dünn war oder erst aufgrund vorangegangener Knochenabbauprozesse so dünn geworden ist. Eine niedrige Knochendichte alleine ist also keinesfalls ein hinreichender Beweis für das tatsächliche Vorliegen einer Osteoporose.
Mit Weltraumtechnik der Osteoporose auf der Spur

Wir verwenden seit Mitte der neunziger Jahre die Methode der hochauflösenden, peripheren, quantitativen Computertomographie – pQCT, welche eine Reihe von Vorteilen gegenüber dem eben beschriebenen Verfahren besitzt. Nicht nur können wir die Knochendichten der beiden ungleichen Knochenbausteine damit getrennt messen, und zwar in Form einer echten physikalischen Dichte in Milligramm pro Kubikzentimeter, sondern wir können damit erstmals auch die Feinstruktur des Knochens sichtbar machen, was eine völlig neue und bis dahin unbekannte Dimension erschließt. Diese Technik wurde ursprünglich für die Untersuchung von Astronauten entwickelt, als man feststellte, dass diese während des Aufenthaltes in der Schwerelosigkeit einen starken Knochenabbau erleiden. Hier kam es vor allem auch darauf an, die wegen der eher kurzen Aufenthalte im Weltall nur relativ geringen Knochenverluste trotzdem genau feststellen zu können, was zusätzlich eine hohe Genauigkeit des Verfahrens für Kontrollmessungen (Reproduzierbarkeit) erfordert.
Die hochauflösende, bildgebende, periphere Computertomographie – pQCT
Diese von uns angewendete Methode vereinigt somit erstmals alle Vorbedingungen einer genauen und zuverlässigen Beurteilung des Knochens und des Osteoporoserisikos. Messorte sind hier der Unterarm (Speiche, Radius), ein nicht gewichtsbelasteter Knochen, und der Unterschenkel (Schienbein = Tibia), ein gewichtstragender Knochen.
Es können damit zwar nicht die Knochen gemessen werden, wo die gefährlichsten osteoporotischen Brüche auftreten (Wirbelkörper und Schenkelhals), dies wird aber durch die vielen Vorteile mehr als ausgeglichen. Im übrigen wissen wir heute, dass sich der Bälkchenknochen (trabekulärer Knochen) und der kompakte Knochen (kortikaler Knochen) zwar unterschiedlich – im gesamten Skelett aber untereinander weitgehend gleich verhalten.
Wenn also ein erhöhter Knochenabbau in einem dieser beiden Knochenbausteine besteht, dann betrifft dieser Abbau den Bälkchenknochen oder den kompakten Knochen im gesamten Skelett (wenn auch mit gewissen lokalen Unterschieden). Da die Osteoporose laut Definition eine systemische Skeletterkrankung und folglich eine Krankheit aller Knochen ist, kann sie prinzipiell auch an jedem Knochen festgestellt werden. Dass die typischen osteoporotischen Brüche am Unterarm, Wirbelkörper oder am Oberschenkelhals häufiger auftreten als an anderen Knochen, ist ja vor allem auch Folge des jeweiligen Unfallmechanismus, so wie bei einem Autounfall ebenfalls immer zuerst die am meisten exponierten Bereiche wie Kotflügel (im Skelett etwa vergleichbar dem Unterarm oder Schenkelhals) oder die Radaufhängung (Achse, in etwa vergleichbar dem Wirbelbruch) beschädigt werden.
Allerdings scheint bei manchen Formen der Osteoporose, nach unseren Erfahrungen insbesondere bei der durch Kortisoneinnahme verursachten Osteoporose, vor allem die Wirbelsäule von dem osteoporotischen Knochenabbau betroffen zu sein (stammbetonte Osteoporose), so dass in diesen Fällen eine Knochendichtemessung an der Wirbelsäule unabdingbar ist (sofern keine gröberen Abnützungen oder schon Wirbelbrüche an den normalerweise gemessenen Lendenwirbelkörpern LWK 1 bis LWK 4 vorhanden sind, welche die gemessenen Dichtewerte erheblich verfälschen oder gar unbrauchbar machen können – Röntgenbild!).
Wie hoch soll die Knochendichte sein?
Die Knochendichtemessung liefert uns einen Messwert zur Beantwortung der Frage, wieviel Knochensubstanz überhaupt noch vorhanden ist. Um diesen Wert richtig einschätzen zu können, müssten wir aber auch wissen, wie hoch die Knochendichte überhaupt sein sollte bzw. wie hoch die Knochendichte ursprünglich im Alter von etwa 20 Jahren war (in diesem Alter hat man ja seine Gipfelknochenmasse oder „peak-bone-mass“ weitgehend aufgebaut). Nun ist dieser Wert normalerweise nicht bekannt – wer hat schon mit 20 Jahren seine Knochendichte messen lassen? Daher ist die Beurteilung der gemessenen Knochendichte immer nur eine statistische, d.h. man orientiert den gefundenen Messwert an einem statistischen Durchschnittswert der Knochendichte, die an vielen gesunden jüngeren Frauen oder Männern für jede Methode zuvor bestimmt worden ist. Dabei ist diese „peak-bone-mass“ oder Gipfelknochenmasse – ebenso wie z.B. auch die Körpergröße oder das Gewicht – natürlich individuell sehr verschieden und keinesfalls für jeden gleich!
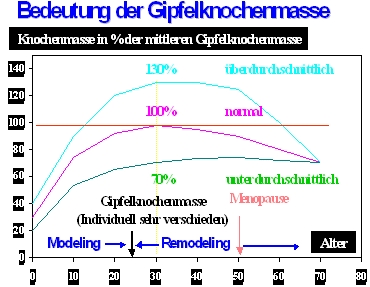
Die Bedeutung der Gipfelknochenmasse
Dies ist jedoch für die Beurteilung bzw. Einschätzung des Messwertes sehr wichtig, wie die folgende Abbildung verdeutlichen soll. Wenn beispielsweise im Alter von 70 Jahren die Messung der Knochendichte einen Wert von 70% ergibt, bedeutet das nicht, dass die Knochendichte 70% des Ausgangswertes – also der ursprünglichen Gipfelknochenmasse -, sondern 70% von der durchschnittlichen Gipfelknochenmasse jüngerer Frauen oder Männer beträgt. Das kann heißen, dass die ursprüngliche Gipfelknochenmasse tatsächlich einmal 100% (oder mehr) dieses Durchschnittswertes betragen hat und bereits 30% der ursprünglich vorhandenen Knochenmasse (oder mehr) verloren wurden. Es kann aber auch so sein, dass die ursprünglich vorhandene Gipfelknochenmasse noch nie mehr als 70% dieses Durchschnittswertes betragen hat, weil z.B. aus erblichen, entwicklungsbedingten oder konstitutionellen Gründen in jungen Jahren einfach weniger Knochenmasse aufgebaut worden ist. Sofern noch keine gravierenden Knochenmasseverluste stattgefunden haben, befindet sich der Knochen quasi noch im „Urzustand“. Diese Abklärung ist wichtig, denn 30% Knochenverlust oder mehr führen zwangsläufig immer auch zu einer Zerstörung der Knochenstruktur und nur in diesem Fall wäre auch das Knochenbruchrisiko entsprechend deutlich erhöht im Sinne einer Osteoporose. Es ist ja auch ein Unterschied, ob ich nur 70 von ursprünglich 100 Euro im Portemonnaie habe, weil ich 30 Euro zu Hause vergessen und erst gar nicht dabei hatte oder weil mir gar 30 Euro gestohlen wurden!
Erst die Struktur gibt Aufschluss
Dieser wesentliche Unterschied ist mit einer Messung der Knochendichte allein nicht erkennbar. Hier zeigt sich die eigentliche Bedeutung der Knochenstrukturdarstellung. Hierzu ein Beispiel:
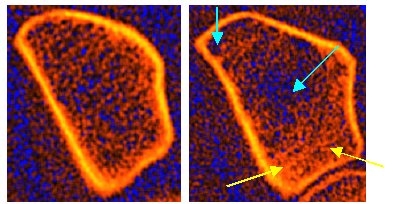
Die beiden Bilder zeigen den Unterarmknochen (Speiche) von zwei Frauen. Beide wiesen eine praktisch identische trabekuläre Knochendichte (Bälkchenknochen) auf, links betrug diese 71%, rechts 72%, jeweils bezogen auf die durchschnittliche (trabekuläre) Knochendichte jüngerer, gesunder Frauen, was in beiden Fällen einer Osteopenie entsprechen würde. Links wirken die Knochenbälkchen zwar etwas aufgelockert, jedoch noch weitgehend regelmäßig und normal, während rechts schon ein deutlicher Abbau der Bälkchen mit bereits ausgeprägten Zerstörungen der Knochenstruktur erkennbar ist (türkise Pfeile). Daneben erkennt man zahlreiche diffuse Verdichtungen, die auf versuchte Reparaturmaßnahmen (Mikrokallusbildungen) zurückzuführen sind (gelbe Pfeile) und welche die gemessene Knochendichte sogar höher ausfallen lassen, als sie tatsächlich ist.
Im Fall links ist eher von einer ursprünglich bereits unterdurchschnittlich entwickelten Gipfelknochenmasse auszugehen, denn es fehlen sichtbare, gröbere Anzeichen von bereits vorangegangenen, knöchernen Abbauprozessen. Diese Patientin benötigt zunächst sicher keine Behandlung, allenfalls als Vorsorge Calcium und Vitamin D. Im Fall rechts sprechen die ausgeprägten Strukturdefekte für schon erhebliche vorangegangene knöcherne Abbauprozesse, hier liegt trotz einer bisher anscheinend nur mäßig erniedrigten Knochendichte sicher schon eine behandlungsbedürftige Osteoporose vor. Bereits den Bildern kann man entnehmen, dass hier wahrscheinlich ein schneller Knochenmasseverlust (high-turnover oder Fast-Loser-Situation) vorliegt oder zumindest vorgelegen hat.
Mikrokallusbildungen
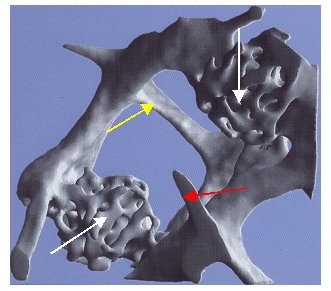
Mikrokallusbildungen entstehen durch Reparaturvorgänge im Knochen, wenn z.B. einzelne zarte Knochenbälkchen (Trabekel) zwar durchgebrochen sind, es jedoch durch diese Reparaturvorgänge wieder zu einer Verbindung (Brückenbildung) kommt. Hier wählt die Natur – wie so oft – einen Weg, der sich als Versuch und Irrtum beschreiben lässt. Von den beiden Enden des durchgebrochenen Knochenbälkchens „sprossen“ sozusagen zahlreiche „Wurzeln“ mit dem Ziel einer „Wiedervereinigung“ aus. Wenn sich diese Aussprossungen wieder treffen, entsteht eine neue Verbindung. Da hierzu jedoch zahlreiche Versuche zu einer erfolgreichen „Wiedervereinigung“ unternommen werden müssen, entsteht im Falle einer tatsächlich erfolgreich abgeschlossenen „Wiedervereinigung“ eine Art Konglomerat von Verbindungen, wie die nebenstehende Abbildung anschaulich zeigt. Der gelbe Pfeil markiert dabei eine normale Verbindung, der rote Pfeil ein Restbälkchen nach einer sog. Mikrofraktur („kleiner Bruch“ eines einzelnen Knochenbälkchens) ohne erfolgte Wiedervereinigung.
Die beiden weißen Pfeile zeigen erfolgreiche Wiedervereinigungen ursprünglich durchgebrochener Knochenbälkchen nach einer solchen Mikrofraktur. Man kann unschwer erkennen, dass zur Ausbildung dieser Reparaturprozesse (Mikrokallusbildungen – weiße Pfeile) weitaus mehr Knochenmaterial benötigt wird, als für eine normale Verbindung. Daher wird auch die Knochendichte in einem Gebiet mit mehreren Mikrokallusbildungen deutlich höher ausfallen, was zu schwerwiegenden Fehleinschätzungen der gemessenen Knochendichte führen kann, wenn solche Mikrokallusbildungen nicht mittels eines bildgebenden Verfahrens (wie der von uns verwendeten bildgebenden Computertomographie) erkannt werden können.
Knochendichte & Struktur
Hätte die Stadt Paris – um noch einmal auf dieses Beispiel zurückzugreifen – einen Auftrag zur Überprüfung der Stabilität des Eiffelturms zu vergeben, würde gewiss kein Ingenieurbüro mit dieser sicher sehr begehrten Aufgabe betraut werden, das diesen Stahlkoloss einfach nur „wiegen“ würde. Denn jeder gewissenhafte Statiker wird den Zustand der Verstrebungen, also dessen strukturelle Integrität, untersuchen und je genauer und überzeugender die Methode ist, die er dafür einsetzen kann, desto eher würde er wohl den Zuschlag bekommen. Ebenso bedeutend ist die Erfassung der Knochenstrukturen bei der Diagnose einer Osteoporose. Es kommt nicht nur darauf an, osteoporotische Patientinnen und Patienten zu erkennen, um sie dann entsprechend behandeln zu können, sondern auch darauf, unnötige Behandlungen nur aufgrund einer vielleicht erniedrigten Knochendichte zu vermeiden!
Computertomographie an der Wirbelsäule – QCT
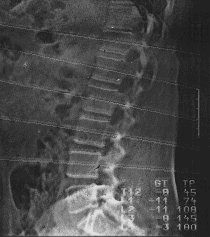
Neben der von uns angewandten computertomographischen Methode gibt es noch ein Verfahren, welches die Knochendichte mit dieser Technik an der Wirbelsäule misst. Damit wird ebenfalls eine echte Knochendichte im Milligramm pro Kubikzentimeter gemessen und es ist damit ebenso die getrennte Bestimmung der Knochendichten der beiden unterschiedlichen Bausteine – Bälkchenknochen und kompakter Knochen – möglich, allerdings bislang keine entsprechende Darstellung der Knochenstrukturen. Außerdem ist die Strahlenbelastung bei dieser Methode deutlich höher als bei dem von uns bevorzugten Verfahren. Gemessen wird in der Regel an 2 oder 3 Lendenwirbelkörpern und es handelt sich dabei ebenfalls um ein trabekelspezifisches Verfahren (insbesondere die sog. postmenopausale Osteoporose ist ja vor allem durch einen zunächst überwiegenden Verlust von trabekulärer Knochenmasse gekennzeichnet). Eines der Hauptprobleme bei der QCT sind nicht selten die unterschiedlichen verwendeten Referenzkollektive, häufig wird die durchschnittliche Gipfelknochenmasse kalifornischer Frauen (gemäß den Daten der Universität San Francisco) als Basis für die Beurteilung der gemessenen Dichtewerte verwendet. Diese weisen aber in der Regel höhere Knochendichten auf als mitteleuropäische Frauen (das ganze Jahr über Sonne, mit Vitamin D angereicherte Nahrungsmittel). Außerdem wird zudem häufig die Einschätzung über den sog. T-Score gemäß der WHO-Definition der Osteoporose zur Beurteilung herangezogen, was aber für diese Methode tatsächlich nicht erlaubt ist. Nach unseren Erfahrungen werden mit dieser Methode überproportional viele Patientinnen als osteoporotische Patientinnen klassifiziert. Diese teilweise falschen Einschätzungen liegen dann allerdings weniger an der Methode als an der mitunter eher vorhandenen Unkenntnis mancher Anwender, welche dieses Verfahren anbieten (hauptsächlich Radiologen).
Knochendichtemessung – wann zum ersten Mal?
Ideal wäre eine erste Knochendichtemessung um das 20. bis 25. Lebensjahr herum, weil man dann die persönliche Gipfelknochenmasse („peak-bone-mass“) erfassen könnte und damit quasi seinen eigenen Basiswert kennen würde. Man wäre also später nicht mehr nur auf eine statistische Beurteilung bezogen auf die durchschnittliche Gipfelknochenmasseangewiesen, sondern man könnte genau feststellen, ob und wenn ja, um wie viel die eigene Knochendichte schon abgenommen hätte. Dies gilt natürlich nur unter der Voraussetzung, dass man die Kontrollmessung exakt mit dem gleichen Gerät und im gleichen Institut durchführen lassen würde. Normalerweise wäre bei der Frau eine erste Messung mit Beginn der Menopause sinnvoll, weil ab diesem Zeitpunkt die Gefahr eines erhöhten Knochenmasseverlustes signifikant zunimmt. Bei mehreren belastenden Risikofaktoren wäre evtl. auch ein früherer Zeitpunkt vorzuziehen. Beim Mann ist der optimale Zeitpunkt einer erstmaligen Knochendichtemessung hauptsächlich abhängig von evtl. vorhandenen Risikofaktoren.
Knochendichtemessung – wie oft?
Diese Frage ist sicher nicht allgemein gültig beantwortbar. Wenn die erste Knochendichtemessung mit z.B. 50 Jahren völlig normal oder gar überdurchschnittlich ausfallen sollte, reicht eine Kontrollmessung nach z.B. 5 Jahren sicher aus. Weist das Ergebnis aber eine schon deutlich erniedrigte Knochendichte auf, sollte eine Kontrollmessung freilich schon früher, z.B. nach bereits 1-2 Jahren stattfinden. Der Sinn einer Kontrollmessung besteht ja vor allem darin, das eventuelle Ausmaß eines Knochenmasseverlustes zu beurteilen. Ist die Knochendichte hoch bzw. der Verlust an Knochenmasse gering, besteht natürlich nur ein viel geringeres Osteoporoserisiko als wenn die Knochenmasse schon niedrig und der Knochenmasseverlust hoch ist. Wenn bereits eine Osteoporose besteht und diese auch behandelt wird, sind Kontrolluntersuchungen in der Regel jährlich oder spätestens alle 2 Jahre notwendig, um den Behandlungserfolg bzw. das Ansprechen auf die Medikamente zu kontrollieren.
Das Fast- und Slow-Loser-Konzept
Entsprechend dem Ausmaß des Knochenmasseverlustes unterscheiden wir eine „high-turnover“ (schneller Knochenabbau) von einer „low-turnover“ Osteoporose (langsamer Knochenabbau) oder auch eine „Fast-Loser-Konstellation“ von einer „Slow-Loser-Konstellation„. „Fast-Loser“ bedeutet in diesem Zusammenhang einen schnellen Knochenverlust, der definitionsgemäß mehr als 3% des ursprünglich (zum Zeitpunkt der Erstmessung) vorhandenen Bälkchenknochens (trabekulärer Knochen) ausmacht. Eine „Slow-Loser-Konstellation“ liegt vor, wenn der Verlust unterhalb 3% pro Jahr (ebenfalls bezogen auf den deutlich aktiveren Bälkchenknochen) beträgt. 3% pro Jahr summieren sich in 10 Jahren immerhin auf deutlich über 30% Knochenverlust („Zinseffekt“)! Das folgende Bildbeispiel einer unserer Patientinnen zeigt eine solche ausgeprägte „Fast-Loser-Konstellation“ mit über 30% (!) Knochenverlust innerhalb von nur 4 Jahren.
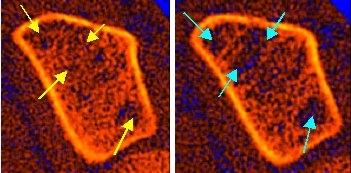
Im Bild links (Basisuntersuchung vom November 1996) erkennt man schon beginnende Abbauzeichen im Bereich des Bälkchenknochens (gelbe Pfeile), die Knochendichte lag damals noch im Normbereich. Allerdings haben diese beginnenden Strukturdefekte schon den Verdacht einer erhöhten Knochenabbaurate aufkeimen lassen. Daher haben wir der Patientin zunächst ohne weitere Behandlung eine Kontrolluntersuchung nach 1 Jahr nahegelegt. Nach 1 Jahr wurde dann bereits ein ausgeprägter Verlust des Bälkchenknochens festgestellt, der ca. 9% betrug und damit einer ausgeprägten „Fast-Loser-Konstellation“ entsprach. Die Patientin war trotz dieses massiven Knochenverlustes nicht willens, eine Behandlung zu akzeptieren, kam aber trotzdem regelmäßig einmal jährlich zu weiteren Kontrollmessungen. Nach insgesamt 4 Jahren betrug der Knochenverlust im Bereich des Bälkchenknochens bereits über 30% (!). Das Bild rechts vom November 2000 zeigt die mittlerweile großflächigen Abbauzonen (türkise Pfeile) mit erheblicher Zunahme der fleckigen Demineralisationsbezirke, die schon bei der Erstuntersuchung vor 4 Jahren – damals jedoch erst angedeutet – zu erkennen waren. Noch immer akzeptiert diese Patientin aus Angst vor möglichen Nebenwirkungen keine medikamentöse Behandlung, da sie grundsätzlich gegen jede Art von „Chemie“ ist – auch auf die immer größer werdende Gefahr eines Wirbelkörpereinbruchs hin nicht. Dabei hätte man diesen ausgeprägten Knochenverlust mit modernen Medikamenten zuverlässig verhindern können. Eine Diagnose ohne konsequente Behandlung ist – wie man hier sieht – zwar aufschlussreich, offensichtlich jedoch wenig hilfreich. Außerdem zeigt sich in diesem Beispiel wieder augenfällig die Bedeutung der Darstellung der Knochenstruktur, denn trotz ursprünglich normaler Knochendichte war auf den Strukturbildern bereits der vorangegangene Knochenabbau erkennbar!
Knochenabbaurate – wichtig für die Behandlung
Ob ein schneller Knochenmasseverlust (Fast-Loser-Situation) vorliegt oder nicht ist für die Behandlung (Therapie) natürlich von ganz entscheidender Bedeutung. Selbst bei einer normalen oder nur leicht erniedrigten Knochendichte (Osteopenie) sollte bei Vorliegen einer high-turnover- oder Fast-Loser-Situation eine Behandlung begonnen werden, um einen weiteren Knochenabbau zu verhindern. Eine stabile Knochensituation – trotz Vorliegen einer Osteopenie oder einer Osteoporose laut WHO-Definition, die sich ja nur an der gemessenen Knochendichte über das T-Score-System orientiert – ist dagegen unserer Auffassung gemäß nicht in jedem Fall behandlungsbedürftig (im Sinne einer medikamentösen Therapie). Allerdings sollten in einem solchen Fall natürlich regelmäßige Kontrollen stattfinden (die Knochenabbaurate kann sich ja jederzeit wieder ändern) und es sollten entsprechende Basismaßnahmen wie z.B. eine einfache Calcium-/Vitamin-D-Prophylaxe und regelmäßige Bewegung (Sport, Seniorensport) begonnen werden. Wenn Sie Ihr Auto an einer abschüssigen Straße parken, wäre das Anziehen der Handbremse streng genommen auch nur notwendig, wenn das Auto nach unten rollen würde. Trotzdem würden Sie im Sinne einer Vorsorge die Handbremse wahrscheinlich auf einer solchen Straße prophylaktisch immer anziehen!
